Это паранефрит, детка
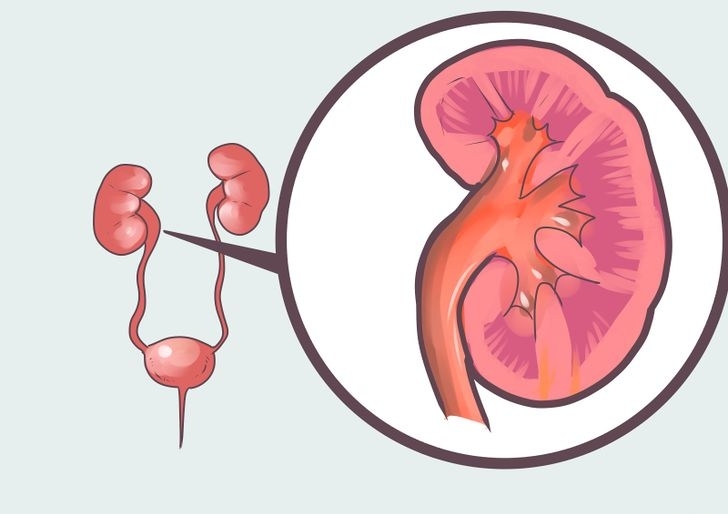
Паранефрит – это патологическое явление, которое развивается из-за воспалительного процесса в клетчатке в околопочечном пространстве. Активное воспаление приводит к накоплению экссудата, появлению гноя и деструкции живой ткани. Пути проникновения инфекции в эту часть тела могут быть различными, поэтому причин болезни выделяют несколько. Наиболее подвержены данной патологии представители взрослого населения, включая молодой и зрелый возраст. Такое заболевание опасно для здоровья и жизни. Лишь своевременное лечение способно уберечь пациента от тяжелых последствий.
Механизм и причины развития болезни
Паранефритом называют воспалительный гнойно-деструктивный процесс, развивающийся в околопочечной ткани – клетчатке. Его могут спровоцировать патогенные микроорганизмы (чаще всего – стафилококковые бактерии и кишечная палочка), которые попадают в данную ткань различными путями:
- прямое попадание инфекции в клетчатку из окружающей среды при проникающих ранениях в области поясницы; при этом развивается первичная форма (встречается в 1/5 случаев);
- распространение микробов из воспаленной почки или участка кишечника в клетчатку (эти органы расположены в непосредственной близости); если патогены попадают из почечной паренхимы, заболевание считается вторичным (отмечается почти у 4/5 больных);
- занесение инфекции из любого отдаленного зараженного органа посредством крови или лимфы.
Способствуют развитию патологии слабость иммунитета, наличие острых или хронических почечных и системных болезней. Предшествовать развитию паранефрита могут такие состояния и заболевания:
- Травмы поясницы.
- Пиелонефрит.
- Инфекционно-воспалительные болезни кишечника.
- Инфекции мочеполовой системы.
- Синусит, тонзиллит и прочие заболевания ЛОР-органов.
Чаще этот недуг развивается как односторонний, в редких случаях – как двусторонний. В зависимости от того, к какому сегменту почки прилегает участок расплавления клетчатки, выделяют передний, задний, нижний или верхний паранефрит, а при его широком распространении – тотальный. Известны и острая, и хроническая формы патологии.
Симптоматика и диагностика
При данном заболевании отмечаются такие симптомы:
- боли, ощущаемые в состоянии покоя и при постукивании по коже в области почек. Характерный признак страдающих этим заболеванием – их стремление наклониться в противоположную сторону от пораженного участка;
- при распространении воспаления на большую поясничную мышцу может усложниться движение ноги в области тазобедренного сустава;
- при прощупывании данного участка тела обнаруживается выпячивание, которое движется синхронно с дыхательными движениями;
- отечность кожи над пораженным участком тела, в дальнейшем – покраснение при прогрессировании нагноения;
- повышение температуры, интоксикация и связанная с этим состоянием слабость;
- потеря веса;
- изменение количества и свойств мочи: она мутнеет, появляются хлопья и осадок.

При появлении таких настораживающих симптомов нужно идти к урологу или нефрологу для проведения диагностики. По внешним проявлениям точно определить недуг не удастся: симптоматика напоминает многие нефрологические болезни, поэтому нужны лабораторные анализы и аппаратные обследования:
| Вид обследования | Результаты при паранефрите |
| Общий анализ крови | Картина, характерная для воспалительной реакции: сдвиг лейкоцитарной формулы влево, повышение количества лейкоцитов и рост показателя СОЭ |
| Общий анализ мочи | Результат, указывающий на инфекцию в мочевыделительной системе: рост числа лейкоцитов, появление гноя, остатков эпителия и бактерий в биоматериале, увеличение удельного веса |
| УЗИ | В области почек обнаруживается образование округлой формы с жидкостью внутри. Необходима дифференциальная диагностика с кистой |
| Экскреторная урография и радиоизотопная ренография | Результаты указывают на снижение почечной функции |
| КТ | Обнаруживается патологическое образование, определяются его свойства, точное месторасположение |
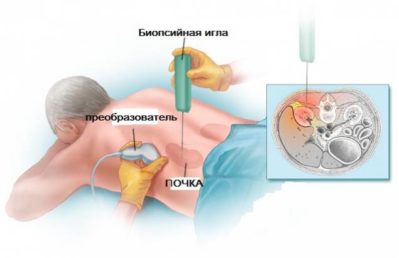
| Тонкоигольная аспирационная пункционная биопсия, проводимая под контролем УЗИ | Наиболее информативное обследование, которое дает полную картину заболевания и возможность верификации диагноза |
Лечение
Выбор оптимальных методик лечения зависит от того, какую причину имеет недуг у отдельно взятого пациента. Как правило, для устранения этого опасного патологического состояния нужна операция с установкой дренажа для оттока гнойного вещества. Если инфекция пришла сюда из расплавленной гноем почечной паренхимы, поврежденный орган придется удалить. В стационаре пациенту необходимо оставаться около двух недель, после чего амбулаторное долечивание может продлиться до полугода. Иногда выполняют переливание крови.
В период после вмешательства необходим очень интенсивный курс антибактериальной терапии, так как рецидив гнойного процесса может быть чрезвычайно опасным. Антибиотики подбирает лечащий врач, он же выписывает рецепт, ведь при данном диагнозе нужны сильнейшие препараты, которые в аптеке свободно не отпускают. Доктор также предписывает противовоспалительные средства, лекарства против интоксикации и витамины.
Больному, у которого диагностировали такой недуг, не следует полагаться на самолечение. Ни один народный метод не способен быстро подействовать и устранить эту опасную патологию. Попытка обойтись без больниц и лекарств завершится плачевно, ведь болезнь затрагивает жизненно важный орган и способна повлиять на функции других, отдаленных органов. Согревающие компрессы, применяемые по незнанию некоторыми пациентами, ускоряют распространение патогенов, разрушение тканей и наступление необратимых явлений.
Диета
При гнойном расплавлении может серьезно пострадать мочевыделительная система, а в некоторых случаях после лечения остается только одна функционирующая почка. Ее работа в дальнейшем будет сильно зависеть от питания человека. Поэтому нужно придерживаться диеты, чтобы не причинить еще больший вред.
Нельзя злоупотреблять кислыми и солеными продуктами, арбузами из-за их мочегонного действия: они оказывают большую нагрузку на фильтрующие почечные канальцы. Алкоголь и напитки, содержащие кофеин, нежелательны. Нужно разработать полноценный рацион, который может обеспечить почку необходимыми микроэлементами.
Период реабилитации
Если при лечении была установлена нефростома, важно тщательно следить за ее чистотой. Это приспособление облегчает отведение мочи, но само по себе при неправильном уходе может привести к вторичному заражению и рецидиву недуга, после чего спасти пациента будет очень сложно.
Нарушенную антибиотиками микрофлору кишечника нужно восстанавливать, так как от ее баланса сильно зависят общий иммунитет и способность организма восстановить силы после тяжелой болезни. Лечащий доктор может порекомендовать пробиотики и специальную диету.
Для ускорения реабилитации организма могут применяться физиотерапевтические процедуры и восстановление в условиях санатория. Среди методик санаторно-курортного лечения при таком диагнозе целесообразны облучение ультрафиолетом, грязелечение, лечебный массаж.
Осложнения

Паранефрит – заболевание, которое может впоследствии дать разнообразные осложнения, разновидность которых будет зависеть от того, куда попадет гной из очага воспаления:
- в просвет кишки: состояние временно улучшается, появляется примесь гноя в фекалиях. Опасность заключается в попадании каловых масс в обратном направлении в околопочечное пространство;
- в брюшную полость: развивается симптоматика перитонита – сильный болевой синдром со спазмом мышц брюшины. Без операции предотвратить общую интоксикацию невозможно;
- в плевральную полость: развивается односторонняя боль в груди с одышкой. Спасти от человека от интоксикации можно проколом или разрезом полости с отведением гноя;
- на поверхность кожи: формируется почечный свищ. Его нужно постоянно очищать от поступающего гноя.
Если у человека диагностирован гнойный паранефрит, он должен отнестись с предельной серьезностью к своему здоровью и предписанию врачей. Нельзя терять время и затягивать с обращением к врачу: промедление снижает шансы на выздоровление. Лечение следует проводить до конца, регулярно посещая доктора (например, нефролога в Астане) даже после выписки из стационара, чтобы не допустить опасного для жизни рецидива.