Причины, симптоматика и лечение острого гломерулонефрита
 Острый гломерулонефрит (ОГН) – заболевание сложное и весьма опасное. Механизм его возникновения еще не до конца выяснен. Но, видимо, патологический процесс тесно связан с нарушениями в самом иммунитете. Провоцирующими факторами для воспаления могут быть и инфекции, и аллергические реакции. В некоторых ситуациях вообще не удается обнаружить настоящую причину болезни.
Острый гломерулонефрит (ОГН) – заболевание сложное и весьма опасное. Механизм его возникновения еще не до конца выяснен. Но, видимо, патологический процесс тесно связан с нарушениями в самом иммунитете. Провоцирующими факторами для воспаления могут быть и инфекции, и аллергические реакции. В некоторых ситуациях вообще не удается обнаружить настоящую причину болезни.
Поражая главные органы мочевыделительной системы, этот недуг способен привести к серьезным проблемам со здоровьем.
Причины и механизм развития болезни
Развитию недуга, как правило, предшествует какое-то инфекционное заболевание или бурная аллергическая реакция. Нарушения в иммунных процессах – основная причина острого гломерулонефрита. Анализы, взятые у пациентов, нередко свидетельствуют о присутствии стрептококковых бактерий, которые массово могут попадать во внутреннюю среду организма при ангине, фарингите, рожистом воспалении кожи или скарлатине. Иногда выявляются стафилококковые или пневмококковые возбудители дифтерии, пневмонии, инфекционного эндокардита и даже малярии. Признаки нарушения могут проявиться уже спустя пару недель после перенесенного инфекционного воспаления.
Другие инфекции, предшествующие данному заболеванию, вирусные: ветряная оспа, паротит, грипп, краснуха, герпес, гепатит, инфекционный мононуклеоз.

Неинфекционными причинами появления болезни могут оказаться реакции организма на пыльцу растений, укусы ядовитых животных, инвазии паразитов, развитие опухолей. Спровоцировать иммунный сбой может прием лекарственных препаратов, к которым у человека имеется индивидуальная непереносимость, а также длительное применение лекарств, в особенности антибиотиков и противодиабетических медикаментов.
Поражение почечной ткани случается и после введения сывороток или вакцин. В некоторых случаях нарушение проявляется после отравления алкоголем. У женщин такая патология может развиться при беременности: ее нередко путают с поздним токсикозом. Негативным изменениям в почках способствуют и длительные тяжелые стрессы, а также частые переохлаждения. Очевидно, что к данному отклонению существует генетическая предрасположенность.
Любой из указанных патологических процессов способен привести к массовому образованию в крови специальных защитных веществ иммунного ответа. Происходит накопление антигенов и антител; соединяясь между собой, крупномолекулярные биохимические соединения откладываются на стенках кровеносных сосудов, образуя микротромбы. В мелких капиллярах такие отложения могут вызывать неблагоприятные явления – повышение проницаемости, изменение структуры сосудистых стенок.
Процессы мочеобразования в почках происходят в специальных клубочковых структурах, в которые заходят мелкие капилляры. Когда в них накапливаются антитела, клубочки почек перестают нормально выполнять свои функции. Поражается также и промежуточная ткань, заполняющая почки. Вследствие таких нарушений в кровь выбрасываются вещества, способствующие спазму сосудов. Из-за этого повышается артериальное давление, в мочу попадают нехарактерные компоненты, в организме накапливаются токсины (которые в норме отфильтровываются из кровеносного русла и выводятся через мочевыделительную систему), натрий и развивается отечность.
Разновидности диагноза
В первую очередь, различают острый и хронический гломерулонефрит. В первом случае симптоматика проявляется в течение нескольких недель, во втором – более года. Бывает и промежуточная, подострая форма, при которой симптомы сохраняются в течение нескольких месяцев. Симптомы могут быть выражены очень ярко, с многократным повторением даже после лечения, и тогда определяют циклическую разновидность диагноза. При латентном течении признаки патологии практически не выражены.
В зависимости от того, какой фактор спровоцировал развитие недуга, выделяют такие его формы:
- Первичную, причиной которой являются патологические явления в самой почечной ткани из-за инфекционных, аллергических или других воздействий.
- Вторичную, которая проявляется при системных патологиях (системная красная волчанка, геморрагический васкулит).
- Идиопатическую, при которой не удается определить главный провоцирующий фактор.

Выделяют также инфекционно-иммунную и неинфекционно-иммунную формы – в зависимости от наличия или отсутствия инфекционных процессов. Если поражается более половины почечных клубочков, болезнь называют диффузной, если менее половины – очаговой.
Клинически острый гломерулонефрит может развиваться как:
- Классическая развернутая форма – с сочетанием проявлений отечного, гипертензивного и мочевого синдромов.
- Бисиндромная форма – с сочетанием мочевого синдрома либо с отечным, либо с гипертензивным.
- Моносиндромная – с проявлением исключительно мочевого синдрома.
Заболевание проявляется по одному из морфологических типов:
| Морфологический тип | Описание |
| Пролиферативный эндокапиллярный | Внутренняя сосудистая оболочка замещается соединительной тканью, в результате уменьшается просвет сосуда. |
| Пролиферативный экстракапиллярный | Накопление иммунных отложений внутри клубочков, вокруг капилляров. Происходит, очевидно, из-за разрыва сосудистой стенки и выхода отложений антител наружу. |
| Мезангиопролиферативный | Между сосудами клубочков разрастается рубцовая соединительная ткань, из-за чего сужается просвет капилляров. |
| Мембранозно-пролиферативный | Стенки капилляров замещаются соединительной тканью, утолщаются за счет большого количества отложений антител. |
| Склерозирующий | Последняя стадия патологического процесса всех вышеописанных разновидностей. Сопровождается склерозированием сосудов почечного клубочка и их запустеванием. |
Симптоматика
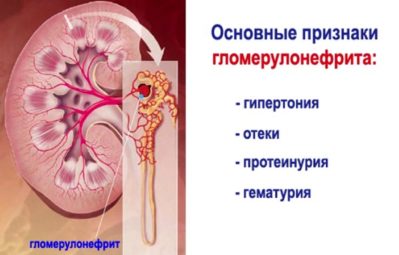
Типичные симптомы острого гломерулонефрита:
- повышение температуры, нередко наблюдается сильная лихорадка;
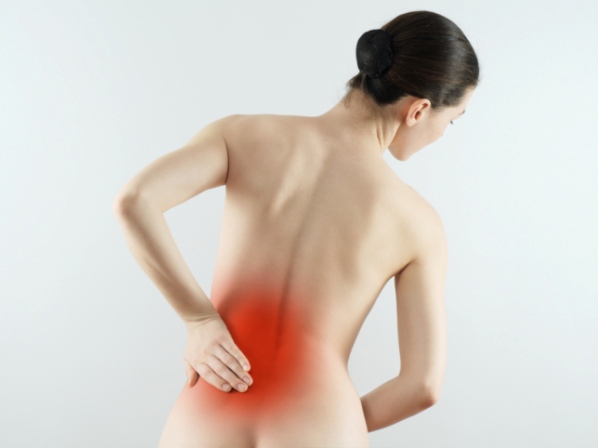
- боль в пояснице, вызываемая растяжением клубочков. Как правило, она возникает одновременно с двух сторон, так как в преимущественном большинстве случаев поражается ткань обеих почек;
- нарушение отхождения мочи (усиление или ослабление, в зависимости от этапа развития патологии). В самом начале болезни отмечается заметное увеличение мочеобразования, которое сопровождается чувством постоянной жажды. Спустя некоторое время мочеобразование заметно сокращается, что приводит к активному накоплению воды и метаболитов в сосудистом русле, покровах, межклеточном веществе;
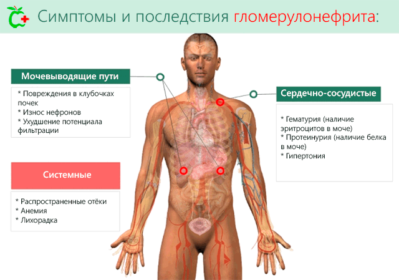
- отечность разных участков тела, преимущественно лица и ног. Это наиболее распространенный симптом, который встречается примерно у 70-90% пациентов с таким диагнозом. Локализация отеков меняется в течение суток: в утренние часы проявляется преимущественно в области лица, а к вечеру часто жидкость накапливается в нижних конечностях. Прогрессирование недуга может привести к отечности внутренних органов, анасарке, гидроперикарду, грудной водянке, брюшной водянке. Иногда отеки не видны снаружи, но об их присутствии свидетельствует постоянное увеличение массы тела;
- артериальная гипертензия. Обычно она не превышает показателей в 160/100 мм рт. ст., но сохраняется в течение длительного времени, и поэтому неблагоприятна для пациента. У многих больных артериальная гипертония сопровождается брадикардией, недостаточностью левого желудочка, при которой возникает отек легких и сердечная астма;
- изменение цвета мочи (становится розовой, красной или цвета мясных помоев). Это явление связано с попаданием крови в просвет канальцев при мочеобразовании. Наиболее выраженная гематурия наблюдается в самом начале манифестации – в первые сутки;
- в тяжелых случаях, при отеках головного мозга, наблюдаются признаки нарушения его деятельности. Это выражается в головных болях, рвоте, ослаблении зрения и слуха, повышенной возбудимости. Могут развиваться судороги, набухание шейных вен, посинение лица, потеря сознания.
При остром гломерулонефрите симптомы не всегда проявляются одновременно. Их сочетание зависит от разновидности диагноза. Проявления группируют в синдромы:
- Мочевой (ренальный, почечный) – связанный непосредственно с нарушением жизнедеятельности мочевыделительной системы.
- Экстраренальные – отечный и гипертензивный синдромы. Связаны с влиянием заболевания на другие системы организма.
Вероятные последствия
 Острый гломерулонефрит на стадии компенсации не приводит к сильному ухудшению самочувствия, но внутри почки происходят патологические процессы, замещение нормальной ткани рубцовой соединительной. На стадии декомпенсации сильно нарушается процесс мочеобразования и своевременного удаления продуктов обмена, из-за чего меняются показатели крови, наступает интоксикация всего тела, обезвоживание, потеря веса, дистрофия внутренних органов, кахексия.
Острый гломерулонефрит на стадии компенсации не приводит к сильному ухудшению самочувствия, но внутри почки происходят патологические процессы, замещение нормальной ткани рубцовой соединительной. На стадии декомпенсации сильно нарушается процесс мочеобразования и своевременного удаления продуктов обмена, из-за чего меняются показатели крови, наступает интоксикация всего тела, обезвоживание, потеря веса, дистрофия внутренних органов, кахексия.
У некоторых больных может вовсе прекратиться мочевыделение. Время от времени из-за периодических отеков мозга может наступать перемежающая слепота. Она возникает внезапно, на фоне нормального зрения при повышении внутричерепного давления.
Заболевание способно сильно повлиять на жизненно важные органы. Могут возникать инсульты, спазмы сетчатки, развитие почечной и сердечной недостаточностей. В тяжелых случаях наступает кома из-за множественных внутренних нарушений, или даже смерть. Однако примерно в половине случаев при своевременном эффективном длительном лечении больные выздоравливают полностью. По разным данным, у 30-50% пациентов происходит хронизация патологии.
Диагностика
Острый гломерулонефрит может быть ярко выраженным – в таких ситуациях к врачу обращаются с жалобами на самочувствие. Но иногда начало болезни протекает абсолютно незаметно. При этом недуг либо остается некоторое время незамеченным, либо выявляется случайно, при проведении анализов мочи по другим показаниям.
При обращении к врачу для постановки корректного диагноза необходимо выполнить такие обследования:
- Общий анализ мочи. В нем при данном диагнозе обнаруживается гематурия (частицы крови), протеинурия (повышенное содержание белка), цилиндрурия (повышение содержания отмерших клеток канальцев вместе с белковыми молекулами).
- Проба мочи по Зимницкому. В результатах анализов отмечается уменьшение суточного объема мочи при прогрессировании болезни, увеличение ее плотности.
- Анализ мочи по Ребергу показывает снижение способности клубочков к фильтрации и мочеобразованию.
- Биохимические анализы крови выявляют чрезвычайно низкое содержание белковых веществ, сдвиг их пропорций (повышение глобулинов и понижение альбуминов), наличие С-реактивного белка (свидетельствующего о наличии воспалительного процесса), повышение концентрации сиаловых кислот (также маркер воспаления). При данном диагнозе выявляется повышение уровня холестерина и других жироподобных веществ, азотсодержащих соединений. Повышается свертываемость крови.
- В иммунологических исследованиях крови может выявляться повышение иммуноглобулинов, титра антистрептолизина-О (признак перенесенной стрептококковой инфекции). Отмечается рост концентрации антистрептокиназы, антидезоксирибонуклеазы, антигиалуронидазы.
- При проведении УЗИ почек видно, что органы не изменяются в размерах, но их эхогенность уменьшается, снижается интенсивность фильтрации и мочеобразования.
- Биопсия почек позволяет выявить изменения в сосудистых оболочках, накопление в них иммунных комплексов, инфильтрацию защитных клеток (моноцитов, нейтрофилов). Этот анализ назначают при крайней необходимости, но он позволяет в спорных ситуациях уточнить диагноз и исключить другие, похожие патологии.
Исходя из того, что острый гломерулонефрит способен ухудшить состояние других физиологических систем, во многих случаях целесообразно обследоваться не только у нефролога, но и у окулиста (для проверки глазного дна), кардиолога, терапевта.
Лечение
При таком серьезном заболевании рекомендуется стационарное лечение продолжительностью 1-1,5 месяцев. Это связано с необходимостью постельного режима, многочисленных анализов для мониторинга состояния, правильного выполнения процедур. Физический покой позволяет снизить скорость распространения токсических соединений, образующихся при метаболизме и не выводимых своевременно из-за сбоя в мочевыделительной системе.
Кроме того, в положении лежа у человека увеличивается просвет многих крупных сосудов, что помогает нормализовать кровоснабжение пораженных тканей. Постельный режим обеспечивает нормальный температурный режим тела.
После выписки из стационара пациент переходит на амбулаторное долечивание и периодическое наблюдение у нефролога.
Параллельно с воздействием на сами больные органы необходимо проводить мероприятия по устранению источников инфекции в организме, бурных аллергических реакций. То есть, нужно обязательно подавить провоцирующие факторы, которые не позволят эффективно побороть недуг. Поэтому при подтверждении инфекционной природы болезни – в частности, бактериальной – необходимо провести курс приема антибиотиков.
При остром гломерулонефрите лечение основывается на использовании таких препаратов:
- Гормональные средства – прием стероидных гормонов на протяжении нескольких недель. Несмотря на множество побочных эффектов, эти лекарства в правильной дозировке могут оказать комплексное воздействие против воспаления, отеков, патологических изменений в моче и крови, сдвигов в иммунной системе. При отсутствии положительных эффектов от применения стероидов доктор может заменить их цитостатиками.
- Прием гипотензивных средств – если у пациента имеется гипертонический синдром и повышается давление.
- Медикаментозное устранение отеков диуретиками.
При наличии такого диагноза нужно воздействовать на организм таким образом, чтобы одновременно восстанавливать сниженную фильтрационную способность клубочков, предотвращать их дальнейшее поражение и препятствовать развитию почечной недостаточности.
Если появились осложнения в виде проблем с сердцем, необходимо применение соответствующих лекарств для его поддержки. При почечной недостаточности пациенту необходимо принимать антикоагулянты, проводить гемодиализ.
Дополнительные лечебные меры:
- Санаторно-курортное лечение.
- Физиотерапевтические процедуры.
- Воздушные и солнечные ванны.
Диета и питьевой режим
Лечение острого гломерулонефрита будет неэффективным, если не соблюдать специальную диету. Она основана на таких принципах:
- ограничение потребления соли до 1-2 г в течение 2-3 месяцев (это усредненные данные, для каждого пациента необходим индивидуальный подход и отдельные рекомендации доктора);
- ограничение потребления белков животного происхождения;
- отказ от мясных, овощных и рыбных бульонов и консервированных продуктов, а также пряностей;
- запрет на напитки, содержащие кофеин и алкоголь, энергетические напитки;
- восполнение недостатка кальция и натрия;
- достаточное потребление растительных продуктов (овощей, фруктов, картофеля, риса);
- наличие разгрузочных дней;
- наличие «сахарных» дней.

Питьевой режим подразумевает ограничение потребления жидкости (до определенного лечащим врачом уровня) с постоянным контролем диуреза. Ее количество не должно превышать объем выделенной за сутки мочи более чем на 300 мл.
Минеральную воду употреблять нежелательно, также как и газированные сладкие напитки. Можно понемногу пить отвары трав с мочегонным действием. Какие именно лекарственные растения следует выбрать – нужно спросить у доктора.
Особенности течения заболевания при беременности
При беременности повышена нагрузка на все органы будущей матери. Если развивается поражение фильтрующих клубочков, патология способна сильно навредить женщине. Поэтому в некоторых ситуациях врачи даже рекомендуют прервать беременность оптимальным для срока вынашивания способом. Это решение оправдано в тех случаях, когда сильно повышается артериальное давление, анализы показывают серьезные отклонения в содержании продуктов обмена, которые перестают выводиться через мочевыделительную систему. Могут быть и другие осложнения, для которых показан медицинский аборт.
Но не всегда врачи принимают такое радикальное решение. Если состояние не критическое, можно проводить лечение, но обязательно с госпитализацией. Медикаменты должны назначаться с учетом вероятного вреда для плода. Обязательно следует придерживаться диеты и постельного режима.

При выявлении этой патологии у женщины, ей не рекомендуется беременеть, чтобы избежать проблем. Воздерживаться от беременности следует в течение 1-3 лет, в зависимости от особенностей течения и вероятности хронизации. Если все-таки развивается хроническая форма недуга, зачатие нужно запланировать на период стойкой ремиссии, когда заболевание не проявляется и не прогрессирует.
Профилактика
Чтобы не заболеть такой болезнью, необходимо помнить о некоторых правилах:
- Любые инфекции в организме должны быть вылечены своевременно, пока они не вызвали осложнения и сбои в иммунитете.
- Нужно укреплять иммунитет всеми доступными способами (правильное питание, физическая активность, закаливание при отсутствии противопоказаний).
- При склонности к бурным аллергическим реакциям на любые аллергены необходимо избегать контакта с ними, а также не использовать профилактическую вакцинацию (необходима консультация врача).
- Нельзя допускать переохлаждение всего организма или его частей.
Любые отклонения в работе почек могут привести к необратимым изменениям в организме. Об этом следует помнить, и никогда не полагаться на самолечение или выздоровление без специальной терапии. Лечение этого заболевания длительное и нередко сложное, но только таким образом можно предотвратить опасные последствия и осложнения. Постоянное соблюдение правил профилактики и разносторонняя поддержка иммунитета помогает избежать появления таких неприятных недугов.