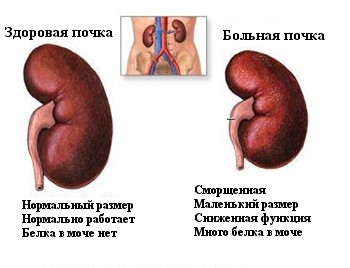
Нефропатия почек – это патологическое состояние почечной ткани, при котором функция фильтрации и мочеобразования снижается, что крайне опасно для человека. Такое явление является следствием не одной конкретной патологии, а многих заболеваний, которые оказывают негативное воздействие на органы мочевыделительной системы. По сути, это типичная реакция организма на тяжелые патологические процессы. Она может привести к полной утрате почечной функции, последствия которой без специальных лечебных мер угрожают жизни пациента из-за дисбаланса внутренней среды организма.
Причины и разновидности патологии
Патология почек, которая прогрессирует с развитием нефропатии, может иметь разные причины, основные из которых – это:
- Болезни самих почек: опухолевые, воспалительные (пиелонефрит), нефроз, врожденные анатомические аномалии.
- Опухолевые процессы в почечной ткани и других органах.
- Сбои метаболизма.
- Нарушения кровоснабжения почечной паренхимы.
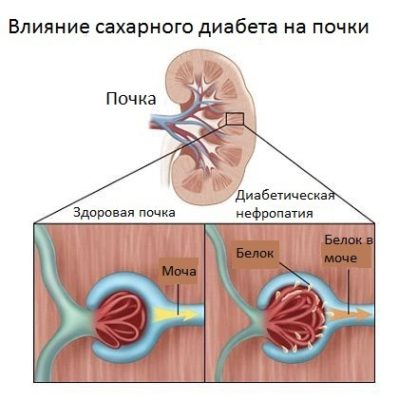
- Сбои эндокринной регуляции (чаще всего диагностируется сахарный диабет).
- Отклонения в ходе беременности.
- Разрушение почечной паренхимы действием физических (радиация) или химических (токсины, алкоголь, наркотики, тяжелые лекарственные препараты, яды) факторов.
Поэтому в медицине выделяют разные формы этого состояния:
- дисметаболическая – возникающая при дефектах обмена органических и неорганических веществ (наиболее распространенная форма среди детей);
- гипертоническая – развивающаяся на фоне гипертонии;
- ишемическая – появляющаяся при закупорке и дисфункции сосудистой системы почки;
- диабетическая – развивающаяся как осложнение сахарного диабета на поздних этапах его развития;
- токсическая – возникающая на фоне отравления организма различными токсинами или поражения радиацией;
- тубулоинтерстициальная, IgA-нефропатия – патология, которая появляется при аутоиммунных сбоях, иммунных реакциях против собственных тканей;
- нефропатия беременных – возникающая как осложнение при беременности, при гестозе;
- рефлюкс-нефропатия – появляющаяся при забросе мочи в обратном направлении по мочевыводящим путям;
- паранеопластическая форма – возникает при опухолях вне почечной ткани.
Механизм развития
Указанные негативные факторы пагубно воздействуют на паренхиму почек. Обычно изменения в органе распространяются диффузно и не имеют конкретной локализации, но можно выделить структурные элементы нефронов, которые более уязвимы для некоторых вредных воздействий:
| Структурная часть нефрона | Под действием каких факторов поражается |
| Фильтрующие клубочки | Болезни, вызывающие нарушение работы системы канальцев, выводящих мочу |
| Почечные канальцы | Метаболические сбои: нарушения в обмене солей, аминокислот, мочевой кислоты, а также аутоиммунные заболевания и наследственные врожденные аномалии |
| Петли Генле | Действие тяжелых для организма препаратов и наследственные врожденные аномалии |
Поражение тех или иных структур под действием разных факторов может произойти в любом возрасте. Это явление встречается и у пожилых, и у самых маленьких пациентов (например, при врожденных аномалиях строения или дефектах в генах, контролирующих обмен веществ).
Из-за постоянного угнетающего воздействия фильтрация мочи нарушается, а структура тканей изменяется. При хронизации процесса нефроны постепенно разрушаются, фильтрующие клубочки гипертрофируются, происходит фиброз их стенок.
Симптоматика
Начальные стадии нефропатии протекают без характерных симптомов. Это происходит потому, что, несмотря на продолжающееся воздействие провоцирующего фактора, организм старается компенсировать функцию пораженных участков органа усиленной работой других его участков.
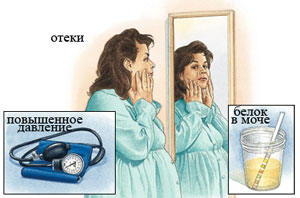
Когда ресурс организма исчерпывается и нет более возможности компенсировать недостаточность в мочеобразовании, проявляется симптоматика нефропатии, которая в целом неспецифична – одинакова при любом заболевании. В итоге симптомы основного заболевания дополняются признаками нарушения мочевыделения:
- слабость;
- повышенная утомляемость;
- головные боли;
- хроническая жажда;
- гипертония;
- отечность тела;
- боль в пояснице.
Такие проявления сопровождаются массовым попаданием белка и лейкоцитов в мочу, что можно определить лишь с помощью анализов.
Диагностика
Понятием «нефропатия» обычно пользуются на начальных этапах обследования, пока первопричина нарушения еще не обнаружена. После установления основного заболевания, приведшего к анатомическим и физиологическим изменениям в органах, формулируется окончательный диагноз. Для диагностики, в зависимости от общего состояния больного, выполняются такие обследования:
- УЗИ внутренних органов.
- Общие анализы крови и мочи.
- Биохимические исследования.
- Анализы на гормоны.
- Регулярное измерение давления.
- Урография.
Лечение
Исходя из огромного разнообразия провоцирующих факторов, лечение нефропатии в каждом случае подбирается индивидуально. Некоторым пациентам требуются исключительно стационарные условия, в которых проводят интенсивную терапию, чтобы в кратчайшие сроки устранить опасные для жизни явления.
Так, в частности, лечат пациентов, у которых дисфункция обусловлена токсическим действием лекарств или отравлением. Если состояние не столь критично, можно не госпитализировать больного, но в амбулаторных условиях он должен выполнять все предписания врача и определенный режим.
В любом случае лечение нефропатии включает два направления:
- терапия, направленная на устранение основного заболевания, которое оказывает угнетающее действие на систему мочеобразования;
- симптоматическая терапия против нарушений процесса мочеобразования.
Лечебные мероприятия
Лечение основной патологии проводится следующим образом:
- Метаболические нарушения лечатся комплексной терапией, направленной на нормализацию внутренней среды организма. Например, при диабете назначают гормональную инсулиновую терапию.
- Эндокринные нарушения устраняются гормональной терапией.
- Гипертонию лечат препаратами для снижения давления и нормализации кровоснабжения.
- При наличии ишемических процессов нужны лекарства для нормализации кровообращения, при повышенной свертываемости – антикоагулянты.
- При отравлениях и перенасыщении организма лекарствами борются лекарствами с антитоксическим действием, сорбентами, очищающими ткани от ядов.
- Иммунные нарушения лечат иммуномодулирующими препаратами.
- При врожденных аномалиях строения системы мочеобразования может понадобиться операция по коррекции.
- При наличии такого диагноза у беременных рекомендуется родоразрешение в ближайшие сроки, которые определяет врач.
Для симптоматической терапии против нефропатических изменений назначают:
- противоотечные лекарства;
- гипотензивные средства;
- анальгетики при головных болях и болезненных ощущениях в пояснице;
- лекарства для нормализации оттока мочи.
Диета и питьевой режим

Чтобы облегчить почечной паренхиме работу в сложных условиях развития патологии, нужно соблюдать специальный режим. Необходимо употребление достаточного количества жидкости, суточный объем которой рассчитывает врач, исходя из результатов анализов. Диета должна исключать продукты, оказывающие раздражающее действие на оболочку мочевыводящих органов и повышенную нагрузку на фильтрующие клубочки. Основные правила питания:
- Нельзя злоупотреблять соленой и острой пищи.
- Исключается алкоголь.
- При диабетической форме сильно ограничивается потребление сладостей.
- При недостаточной фильтрующей функции ограничивают потребление белковых продуктов.
- Блюда не должны быть чрезмерно жирными.
- Рекомендуется потребление каш и молокопродуктов, отварной или запеченной рыбы.
В зависимости от основной болезни доктор может в индивидуальном порядке расширять или сокращать список разрешенных продуктов.
Предотвратить развитие такого явления можно, проводя профилактику всех тех болезней, которые могут к нему привести. О предотвращении врожденных пороков должны заботиться будущие родители; мать не должна в период беременности употреблять алкоголь или курить, чтобы почки ее малыша развивались нормально. Если диагноз определен, пациент обязан выполнять предписания докторов и соблюдать режим, ведь от этого зависит его состояние и длительность жизни. Даже при амбулаторном лечении необходимо регулярно посещать лечащего врача и проходить контрольные обследования, позволяющие откорректировать назначения, а при необходимости – вовремя лечь в больницу для интенсивной терапии.