Лейкоплакия мочевого пузыря – симптомы и лечение этой болезни чаще связаны с женщинами из-за более высокой предрасположенности к данной патологии. Это одно из заболеваний, которые возникают из-за изменений на тканевом и клеточном уровнях, после чего орган перестает нормально функционировать. Недуг делает мочевыделительную систему более уязвимой и к другим болезням, при диагностике которых чаще всего и выявляется первопричина. Ведь сама лейкоплакия может долго протекать скрыто, без специфичных симптомов.
Суть патологии
Мочевой пузырь изнутри выстлан особой формой эпителиальной ткани – переходной, которая не ороговевает как эпителий кожи. В норме его клетки живые, а омертвевшие постоянно заменяются новыми при регенерации. Эта ткань приспособлена к выполнению функций именно в данном органе: способна выделять защитные вещества – мукополисахариды – против вредного влияния мочевой кислоты и бактериальных инфекций.
Поэтому при нормальном функционировании органов мочевыделения оболочка не раздражается. Под эпителием располагаются гладкие мышечные клетки, которые при сознательном мочеиспускании сокращаются для опорожнения.
При лейкоплакии эпителиальная выстилка перерождается, ее клетки отмирают и образуются участки ороговения. Этот процесс состоит из следующих этапов:
- плоскоклеточная модуляция – клетки еще не отмирают, но ткань из переходного эпителия превращается в плоский многоклеточный;
- плоскоклеточная метаплазия – клетки начинают отмирать;
- плоскоклеточная метаплазия – из омертвевшей клеточной массы формируются бляшки.
Это в конечном итоге влияет на саму внутреннюю выстилку органа (она начинает раздражаться мочевой кислотой), а также на функционирование мышечного слоя – он теряет сократимость, отчего развивается недержание мочи. Патологический процесс может локализоваться в треугольнике Льето (вблизи шейки пузыря) и не сопровождаться ороговением. Такое состояние протекает бессимптомно и не требует лечения, но нуждается в контроле и наблюдении.
Врачи еще не готовы ответить на вопрос о том, какова первопричина заболевания, но предполагают, что оно может развиваться у людей с наследственной предрасположенностью. А запускать патологический процесс могут инфекционные болезни, поражающие мочевыделительную, половую и другие системы органов, слабый иммунитет, гормональные нарушения с повышением продукции эстрогенов.
Возбудители инфекции способны проникнуть сюда по мочевыделительным путям или посредством крови и лимфы.
Симптоматика и разновидности патологии
Симптомы лейкоплакии мочевого пузыря зависят от разновидности патологии:
| Форма заболевания | Особенности патологического процесса | Внешние проявления |
| Плоская | Пораженная область покрыта мутной пленкой | Болезнь может протекать без явных проявлений |
| Бородавчатая | Имеются выраженно пораженные участки ороговения | Симптомы выражены явно |
| Эрозивная | Имеются болезненные повреждения, язвы и трещины в области ороговения | Выражены внешние проявления и симптомы |
Проявления этого недуга очень тесно связаны с уретритом, циститом (перерождение клеток повышает шансы на воспалительные реакции, которые ускоряют процессы перерождения), поэтому эти патологии имеют сходную симптоматику:
- Боли в области лобковой кости тянущего или ноющего характера, могут распространяться на спину и проявляться при половом сношении.
- Позывы к мочеиспусканию учащенные, болезненные и нередко – ложные.
- После опорожнения не чувствуется облегчение.
- Моча меняет консистенцию и цвет, приобретает красноватый оттенок из-за крови и становится мутной из-за примеси хлопьевидного осадка.
Исходя из того, что симптомы лейкоплакии неспецифичны, пациенты не могут различить урологические заболевания и чаще всего лечатся от цистита. Врачи при недоскональной диагностике также могут путать эти воспалительные процессы, например, с гиперактивностью мочевого пузыря и по ошибке назначать неправильное лечение.
Диагностика
Данное заболевание можно выявить только тщательной диагностикой, которая включает:
- детальное рассмотрение анамнеза с учетом давности появления симптомов, частоты воспалительных заболеваний, частоты позывов к мочеиспусканию и сопутствующих симптомов;
- прощупывание органов таза, вагинальный осмотр;
- взятие мазка со слизистой влагалища;
- анализ крови – на биохимические показатели и общий;
- анализ мочи;
- бактериологические и иммунологические исследования на наличие инфекционных болезней, в том числе и половых (бакпосев мочи, ПЦР и ИФА);
- определение чувствительности микрофлоры мочеполовых путей к различным антибиотикам;
- УЗИ мочеполовой системы;
- урофлоуметрия;
- цистометрия;
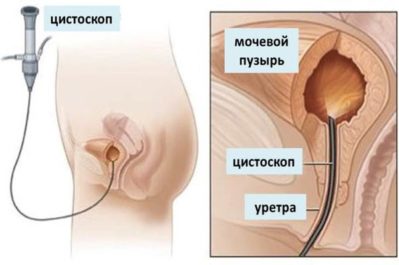
- цистоскопия с биопсией эпителия для цитологических и гистологических исследований (дает наиболее точный результат с возможностью дифференциальной диагностики между лейкоплакией и онкологическими процессами).
Лечение
Возможны два пути лечения лейкоплакии мочевого пузыря – консервативный и хирургический. Первый метод предусматривает назначение лекарств и процедур:
- длительного курса приема антибиотиков широкого действия. Может быть прекращен только после трех бактериальных посевов, не выявивших возбудителей инфекции;
- противовоспалительных средств, в том числе и гормональных;
- иммуномодуляторов для поддержания защитных сил организма;
- инстилляций с введением лекарственных препаратов (Гепарин или Гиалуроновая кислота) посредством катетера напрямую в мочевой пузырь. Эти манипуляции восстанавливают защитную оболочку, состоящую из мукополисахаридов;
- устранения рубцов спаечного и воспалительного процесса с использованием лазера, микроволн, магнитотерапии и электрофореза с гормонами.
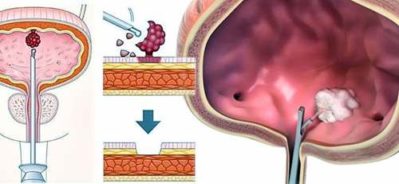
К методам оперативного лечения обращаются в случаях, когда вышеописанные лечебные меры не обеспечивают облегчения. Наиболее известными являются такие методики:
- Лазерная коагуляция слизистой оболочки. Во время процедуры пораженный слизистый слой облучается высокоэнергетическим лазером. На этом месте образуется струп, который в течение месяца очищается с восстановлением нормальной структуры ткани. При этом все нижерасположенные слои (подслизистый и мышечный) остаются целыми.
- Лазерная абляция. Эта процедура предусматривает периодическое, импульсное воздействие лазера на поврежденные участки, которое считается более точным. Период реабилитации гораздо короче, чем при иных типах вмешательства, восстановление проходит легче и без осложнений в виде кровопотерь и воспаления.
- Трансуретральная резекция мочевого пузыря. Прием предполагает иссечение больных участков хирургическими инструментами, которые вводятся через уретру. Стенка органа при манипуляциях не повреждается.
Традиционное лечение можно дополнять использованием народных средств при отсутствии противопоказаний и после консультации с лечащим доктором. Можно применять настои календулы (для принятия ванны или внутрь), зверобоя (внутрь) и добавлять пророщенные зерна пшеницы в различные блюда. Также советуют съедать ежедневно столовую ложку меда с семенами льна.
Диета и питье
Успешная терапия возможна при соблюдении особого питьевого режима и диеты. Пить нужно не менее 2 литров ежесуточно, но это должны быть чистая негазированная вода или отвары трав (почечные травы). В норму включаются также жидкие блюда. Пить алкоголь и содержащие кофеин напитки нельзя – они раздражают слизистую оболочку.
Питание нужно сделать разнообразным, но исключить из рациона любые продукты, раздражающие оболочку мочевыделительной системы. Нельзя употреблять острые, копченые, жареные и очень соленые блюда, а также тяжелые для переваривания насыщенные бульоны.
Возможные осложнения
Если оставлять данный недуг без лечения и не обращаться к врачу при других присоединившихся заболеваниях, могут развиться осложнения:
- недержание мочи;
- заболевания почек с последующей почечной недостаточностью;
- малигнизация – появление онкологических клеток на месте перерожденного эпителия.
Список этих осложнений расширяется, если болезнь протекает во время беременности. Недуг способен спровоцировать выкидыш или преждевременные роды, отслойку плаценты с последующими тяжелыми последствиями или инфицирование органов плода микрофлорой, которая вызвала воспаление в организме матери. Вынашивание плода возможно только при жестком контроле над состоянием беременной, а также длительном курсе антибиотиков, допустимых при беременности.
К лейкоплакии следует относиться серьезно, так как клеточные и тканевые видоизменения очень опасны. Без лечения они могут спровоцировать более тяжелые патологии, которые приносят большой вред организму и угрожают жизни человека.